贾云鹤医生的科普号
- 医学科普 肿瘤病人如何实施营养支持
晚期肿瘤患者大多存在营养不良,严重影响患者的治疗效果和生活质量,肿瘤患者实施营养支持非常必要。 晚期消化道肿瘤病人营养支持的适应证包括:(1) 头颈部恶性肿瘤、食管癌、胃癌、胰腺癌等导致吞咽障碍及肠梗阻等病人;(2)发生肠瘘、严重感染、胃肠功能障碍等并发症;(3) 因化疗、放疗而导致恶心、呕吐、厌食,不能摄取足够的营养; (4) 需施行姑息性手术或侵入性治疗,围手术期应给予营养支持。营养支持的方法可分为肠外与肠内两大类,选择的依据是:(1)病人的病情是否允许经胃肠道进食,(2)胃肠道的供给量是否可以满足病人的需要。(3)病人的胃肠功能是否紊乱。(4)病人有无肠外营养支持的禁忌,如心衰、肾功能障碍等。 营养支持的使用原则是: (1)肠外营养与肠内营养两者之间应优先选择肠内营养。当胃肠功能良好并且可以安全使用时,首选肠内营养支持途径。因为肠内营养符合生理、价格便宜、操作简便,并且比较适合于家庭内营养支持的开展。肠内营养的使用一般可通过口服、鼻饲、胃造口及空肠造口等多种途径。肿瘤病人家庭内营养支持的实施,对于进一步改善肿瘤病人的生活质量,降低治疗费用,具有重要作用。(2)周围静脉营养与中心静脉营养两者之间应优先选择周围静脉营养。(3) 而当肿瘤病人胃肠功能障碍或肠内营养不足时,可用肠外营养加强。(4)营养需要量较高或期望短期内改善营养状况时可用肠外营养。(5)营养支持时间较长应设法应用肠内营养(6)可以适当应用免疫营养,免疫营养物质精氨酸、谷氨酰胺、核苷酸及ω-3脂肪酸等不但改善肿瘤病人的营养,而且发挥改善免疫机制,调节机体炎性反应的作用。(7)对不可治愈的晚期消化道肿瘤病人,还应充分考虑营养支持的费用,临床预期疗效与病人的期望值三者之间的平衡。
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科3446人已读 - 论文精选 肿瘤营养支持的伦理问题
癌症属于一种消耗性疾病,晚期癌症病人80%以上发生癌性恶液质。病人出现厌食、恶心、呕吐、乏力、体重下降等临床表现,有些病人甚至因为营养状态差,无法耐受手术治疗、放疗和化疗治疗方案的实施。因此改善病人营养状态对于营养不良的癌症病人至关重要。营养支持是有效的治疗方法之一。然而,很多学者及患者担心应用营养支持治疗后会导致肿瘤细胞生长加速,甚至有些病人在治疗结束后仍然不愿意进食,因为他们害怕摄入的营养成分被肿瘤细胞利用导致肿瘤复发,这也一直困扰着肿瘤科临床医生。那么对于肿瘤病人是否可以应用营养支持改善营养状态需要医学伦理学的支持。医学伦理学的概念医学伦理学(hodegetics)是运用一般伦理学原则解决医疗卫生实践和医学发展过程中的医学道德和医学道德现象的学科,它是医学的一个重要组成部分,又是伦理学的一个分支。医学伦理学是运用伦理学的理论、方法研究医学领域中人与人、人与社会、人与自然关系的道德问题的一门学问。医学伦理学来源于医疗工作中医患关系的特殊性质。病人求医时一般要依赖医务人员的专业知识和技能,并常常不能判断医疗的质量;病人常要把自己的一些隐私告诉医务人员,这意味着病人要信任医务人员。这就给医务人员带来一种特殊的道德义务:把病人的利益放在首位,采取相应的行动使自己值得和保持住病人的信任。所以刻划医患关系基本性质的是信托模型:信托关系基于病人对医务人员的特殊信任,信任后者出于正义和良心真诚地把前者利益放在首位。医学伦理学的发展公元前四世纪的《希波克拉底誓言》是医学伦理学的最早文献,其要旨是医生应根据自己的“能力和判断”采取有利于病人的措施,保持病人的秘密。世界医学联合会通过的两个伦理学法典,即1948年的《日内瓦宣言》和1949年的《医学伦理学法典》,都发展了《希波克拉底誓言》的精神,明确指出病人的健康是医务人员要首先关心、具有头等重要地位的问题,医务人员应无例外地保守病人的秘密,对同事如兄弟,坚持医业的光荣而嵩高的传统。中世纪的西方天主教学者从基督教神学理论学的观点探讨医学伦理学,提出了双重效应学说,即一个行动可以引起有意义的、直接的效应和无意义的、间接的效应;如果不是有意的话,在某些条件下可以容忍一个行动带来的间接的坏效应。新学者的观点非常接近天主教的观点,但他们强调应让病人知情,并就自己的医疗问题作出决定。非宗教的医学伦理学是在洛克、杰斐逊和《人权法案》等的思想传统上发展起来的。1940年《纽伦堡法典》是这种传统的体现,该法典放弃了受试者由研究人员保护的旧观念,代之以受试者具有自我决定权,从而要求做到知情同意的新观念。但到了20世纪末,又有要求回到希波克拉底传统的趋向,认为病人的自主权不是绝对的,一切应以病人利益为转移。《后希波克拉底誓言》强调病人利益放在首位,同时也包含了原来的《希波克拉底誓言》所没有的尊重病人价值和权力等的内容。所有过去的医学伦理学的文献一般都含有美德论和义务论两个内容。美德论讨论有道德的医务人员应具备哪些美德、哪些品质。许多文献都认为医生应具有仁爱、同情、耐心、细心、谦虚、谨慎、无私、无畏、诚实、正派等美德。义务论讨论医务人员应做什么,不应做什么。现代医学伦理学则有两个新的方面:其一,由于医疗事业的发展,医学已经从医生与病人间一对一的私人关系发展为以医患关系为核心的社会性事业。作为一种社会性事业,就要考虑收益和负担的分配以及分配是否公正的问题,尤其是卫生资源的公正分配和尽可能利用这些资源是大多数人得到最佳医疗服务等涉及卫生政策、体制和发展战略问题。这构成了医学伦理学一个新的内容,即公益论。其二,以往的医学伦理学提出的医生的道德义务,或道德价值和信念都是绝对的,是一种“至上命令”,因为他们的权威被认为来自神圣的宗教经典,或来自不朽的医圣。而现代医学领域,由于生物医学技术的广泛应用和迅速发展,医疗费用的飞涨,以及价值的多元化,现代医学伦理学更多地涉及病人、医务人员与社会价值的交叉或冲突,以及由此引起的伦理学难题。医学伦理学的主要理论医学伦理学的主要理论包括道义论和后果论。道义论认为行动的是非善恶决定于行为的性质,而不决定于其后果。对于营养不良的癌症病人,给予营养支持的目的在于改善营养状态,增加病人体重,调节机体代谢平衡,提高生活质量。从道义论角度来讲,营养支持对于恶液质的癌症患者来讲是适合的。反之后果论认为行动的是非善恶决定于行为的后果,并不决定于其性质。也就是说,给予恶液质病人营养支持治疗虽然可以改善营养状态,增强机体免疫能力,提高对放疗、化疗乃至手术治疗的耐受能力,同时也可能导致肿瘤细胞摄取更多的营养底物造成肿瘤增值增快,疾病进展。道义论和后果论在医学伦理学中都十分重要,但同时又都不完善。现代医学伦理学的原则在医学伦理学中有三个最基本的伦理学原则:病人利益第一、尊重病人、公正。 病人利益第一这个原则要求医务人员不仅在主观上、动机上,而且在客观上、行动效果上对病人确有助益,又不伤害病人,即有义务不去有意地或因疏忽大意而伤害病人。 但医疗行动难免会给病人或第三者带来有害的后果,对此可以援用双重效应原则作为这种医疗行动的依据。即这些有害的后果不是直接的有意的效应,而是间接的可预见的但无法避免的效应。如化学疗法可抑制肿瘤(直接的有意的有利效应),但有副作用(间接的可预见的不利效应)。 医务人员在医疗工作中起着家长一样的作用,这称为医学家长主义。坚持家长主义的理由是病人不懂医学,患病后身心处于软弱地位,不能作出合乎理性的决定,为了病人利益,应由医务人员代替病人作出决定。 为了病人自身的利益而对病人的行动加以干涉,这是家长主义的干涉。如果病人的行动危害他人或社会,医务人员更应加以干涉,这是非家长主义的干涉。 尊重病人首先是尊重病人的自主权利(有权利就关于自己的医疗问题作出决定)。但有些病人由于年幼、无知、智力低下、精神不正常等,降低或缺乏了自主作出合理决定的能力,这是医务人员应加以干涉,以便保护病人不受他们自己行动造成的伤害。这种家长主义的干涉是正当的。 尊重病人或受试者的自主权利这一原则要求,医务人员或研究人员在试验或实验前取得前者的知情同意。受试者在作出接受实验的决定前,应知道实验的性质、持续时间和目的、方法和手段;可能发生的不方便和危害,以及对他的健康和个人可能产生的影响。 公正的形式原则指在形式上要求对在有关方面相同的人要同样对待,对在有关方面不同的人应该不同对待。这些有关方面可以是个人的需要、能力、已经取得的成就,或已经对社会作出的贡献、对社会可能作出的潜在贡献等。公正原则在讨论医疗卫生资源的宏观分配和微观分配时十分重要。癌症病人营养状态与转归的关系癌性恶病质是指癌症状态下机体组织被消耗的不良现象,临床上表现为营养不良、厌食、乏力、组织消耗和脏器功能损害。癌性恶病质常见于消化道肿瘤病人,大多发生于肿瘤进展期,但也可见于癌症早期。是导致病人死亡的重要原因之一。许多研究发现,恶病质与肿瘤负荷、疾病进程、细胞类型之间无恒定关系。恶病质的发生于疾病治疗效果及转归关系密切。Montazeri A[1]总结了1982-2008年文献结果发现,大肠癌病人营养状态与预后直接相关,在对501例大肠癌病例的研究中发现[2],低于平均营养状态的病人1年生存率为38.3%,而高于平均营养状态的病人1年生存率为72.5%。另一项包含了10个国家564例[3]进展期大肠癌病人的研究同样发现,生活质量评分每下降10分,死亡发生时间就提前6%。针对大肠癌恶病质体质变化发现,临终前病人表现为肌肉和脂肪组织明显减少,肝脏和脾脏体积和重量增加[4]。由此可见,癌性营养不良是导致大肠癌死亡的重要原因之一,有效控制病人的营养状态对提高疗效,改善生活质量,延长生存期具有重要意义。癌性恶病质营养支持治疗的争议在以往的临床实践中,肿瘤恶病质被认为是肿瘤进程中不可避免的结果,人们的注意力集中在最后的病理过程中,采取各种措施进行标准的营养支持,提供肿瘤病人适当的营养物质和热能。然而,在大量的临床实践总结中发现,单纯的提高营养摄入并不能有效改善恶病质病人的营养状态。于是有学者认为,营养支持不适合应用于癌症病人。从后果论上否定了营养支持的意义。随着对癌性恶病质的认识的逐渐深入发现,癌性恶病质的起因不单单是宿主厌食导致的,更重要的原因是宿主体内各营养物质代谢异常有关。由于代谢异常未能纠正,单纯给予营养支持对于治疗癌性恶病质收效甚微。随着对癌性恶病质发生机制不断被揭示,由于肿瘤生长和免疫系统作用导致细胞因子产生,然后细胞因子在不同靶器官的特殊受体上发挥协同作用。细胞因子可能通过自身分泌或旁分泌机制,影响宿主代谢,最终产生恶病质。基于该理论基础,提出了一系列防治措施,有目的有选择的调控细胞因子的合成与分解,纠正代谢异常,从而改善机体对营养底物的利用,改善恶病质病人的营养状态。同时,通过外科手段建立起通畅的营养通路,使不能进食的病人获得营养摄入的途径。随着现代科技的飞速发展,人们已经成功将各营养成分分离并形成商品,临床医生可以通过对病人的分析选择合理的营养成分配伍,对癌性恶病质病人施行个体化的营养支持治疗。从道义论和后果论两方面做到协调统一。从病人的客观实际出发,既符合医生主观治病救人的出发点,同时又能够达到让医患双方都满意的治疗效果。 医疗资源分配合理性的争议让晚期癌症患者活得更长、活得更好,是医患的共同心愿。肿瘤治疗学的进步,的确让不少晚期癌症患者能够活得更长更好。但是,现代医疗技术并不能满足所有晚期癌症患者的愿望。对于病情严重的晚期癌症,积极抗癌治疗并非都能延长患者的生存,有时可能适得其反。然而,由于生命无价,临床上“不惜一切代价,尽力抢救”,似乎成为规矩。即使在临近生命的终点,患者可能还在接受化疗,或接受具有创伤性的手术或放射治疗。例如,美国调查结果显示,终末期癌症患者接受细胞毒类药物化疗尽管无效,但是仍有1/3的患者接受化疗。34131例死于癌症的患者中,在生命的最后3个月,有23%患者接受化疗;在生命的最后1个月,仍然有14%患者接受化疗。显然,这些患者接受化疗几乎无法获益。卫生部在《中国癌症预防与控制规划纲要》中指出,“每年用于癌症病人的医疗费用达数百亿元。此外,由于中晚期癌症患者治疗效果尚不满意,其不良预后往往波及亲友及家庭,影响社会稳定。” 生命无价,但医疗作用有限,医疗资源更是有限。WHO在最新的预防与控制癌症报告(WHA58/16号文件)中指出:抗癌治疗的目的是治愈疾病、延长生命和提高生活质量。大多数治疗效果好的癌症都是早期诊断的癌症,并且接受了基于循证医学证据的规范化治疗。对于抗癌治疗疗效好的癌症,积极治疗可以延长生命而获益。制定癌症规范化治疗指南可以为癌症患者提供标准的治疗方案,提高癌症治疗效果。而在制定和推行癌症治疗指南时,施行者应考虑到广泛的适用性和医疗资源消耗的公平性。曾有学者认为,对于癌性恶病质病人进行营养支持治疗是医疗资源的浪费,发生营养不良的大肠癌病人中晚期病人较多,进行营养支持治疗并不能使病人获益。问题是临床如何判断抗癌治疗是否获益?临床治疗针对疾病治疗的医疗决策需要遵循如下三个层面的原则:一是规矩原则,二是证据原则,三是美德原则。规矩原则要求治疗决策符合伦理道德、当地风俗习惯、法规、经验等。规矩能够让人容易决定一些事情的对错和费用。证据原则要求依据循证医学证据制定诊疗规范以决策治疗。证据是源于经过临床试验结果证明的、疗效肯定、安全性较好的治疗方法。严格设计的大样本随机对照研究所获得的科学证据,是制定临床医疗决策最重要依据。来源于群体大样本研究及经过统计学分析的证据,可以帮助判断治疗成败的几率。但这些证据数据毕竟是群体发生某事件的概率,因此还需要结合患者具体情况个体化决策。规矩原则和证据原则存在的较大缺陷是忽视了患者及家属的意愿,也忽视了社会的公平性。美德原则弥补了规矩原则和证据原则的不足,强调医疗决策需要尊重患者及家属的意愿,还应该考虑到社会的公平性,有限资源消耗的公平性。将规矩原则、证据原则和美德原则三个层面原则结合在一起,将有助于临床决策更加科学,更加合理。WHO在2007年发布的癌症控制策略中提出抗癌治疗决策原则:基于循证医学证据、社会价值与意义、费用与获益、医疗资源与公平性。当因抗癌治疗不再获益而终止抗癌治疗时,以让晚期癌症患者活得更好、甚至还能活得更长的姑息治疗策略就成为了主导。姑息治疗又称为舒缓治疗。姑息治疗的基本概念是对生命受到威胁的癌症患者进行积极全面的医疗照顾;承认生命是一个过程,死亡是生命的终点;主张既不加速死亡也不延缓死亡。癌症姑息治疗反对放弃治疗;反对过度治疗;反对安乐死;反对任何不尊重生命的做法。癌症姑息治疗的目的是改善癌症患者的生存质量;帮助癌症患者以较平静的心境和较强的毅力面对困难;帮助癌症患者积极生活直至死亡;帮助癌症患者家属面对现实,承受打击。姑息治疗的主要任务是缓解癌症本身和治疗所致的症状及并发症,减轻患者的躯体痛苦和心理负担。 癌症姑息治疗并不是只针对终末期癌症患者的临终关怀治疗。癌症姑息治疗应该贯穿癌症治疗全过程。根据癌症病变的进展,癌症姑息治疗大致分为三个阶段,各阶段的重点和任务不同。 第一阶段,抗癌治疗与姑息治疗相结合。治疗对象是可以或可能根治的癌症患者。此阶段的姑息治阶段,让人们坦然正视晚期癌症治疗主要缓解癌症及抗癌治疗所致的症状,对症支持治疗,保障患者治疗期的生活质量。 第二阶段,抗癌治疗可能不再获益时,应以姑息性治疗为主。治疗对象是无法根治的晚期癌症患者。其姑息治疗的主要任务是缓解症状,减轻痛苦,改善生活质量。第三阶段,为预期生存时间仅几周至几天的终末期癌症患者提供临终关怀治疗及善终服务。总之,无论癌症治愈可能性如何,合理的姑息治疗都可以为患者及家属提供既简便又经济的医疗服务,改善他们的生活质量。在晚期癌症患者的医疗决策时,抗肿瘤治疗与姑息治疗相结合,个体化综合治疗,将能够让癌症患者不仅活得更长,而且活得更好。 从以上对于姑息治疗的定义来看,营养支持始终属于姑息治疗范畴,其意义有两方面:第一,可以改善病人机体营养状态,为根治性治疗创造条件;良好的营养状态是保证良好的心、脑、肺、肾等重要器官功能的前提,病人只有在满足条件下才可以耐受手术、化疗、放射治疗。降低治疗风险,减少并发症。我们以往研究发现,营养不良的病人手术以后的并发症发生率明显高于营养正常的病人。而这些并发症的发生直接影响治疗效果,增加病人的经济负担,给病人造成更大痛苦。第二,改善病人的生活质量,尤其是恶病质病人,增强病人面对疾病和更好生活的信心。癌性恶病质病人往往出现厌食,体质下降,乏力等症状,直接影响病人的心理。造成病人对治疗失去信心甚至抵触和拒绝治疗方案的施行。相反,通过建立通畅的营养通道,选择合适的营养支持治疗方案,既可以改善病人营养状态又可以达到对抗疾病的目的。笔者曾经收治了一个胰腺癌的患者,由于病期较晚丧失了手术治疗的机会,而由于肿瘤体积较大,对十二指肠形成压迫,造成十二指肠梗阻。我们通过PEG-J的方法建立了营养通道,给予病人肠内营养支持治疗,病人的营养状态明显改善,自觉体力恢复很快,心情明显好转,也不再愁眉苦脸了,甚至可以经口进流食,虽然这些食物并不能被人体吸收,但是满足了病人经口进食的愿望,从心理上给予病人满足。在进行营养治疗期间,我们间断给予化疗。病人从发现胰腺癌晚期到死亡共生存了18个月。通过这个病例我们看到,营养支持对于恶病质病人的改善营养状态提高生活质量的意义远大于单纯的抗肿瘤治疗。 综上所述,营养支持是肿瘤姑息性治疗的重要手段之一,对于改善恶病质病人营养状态,提高生存质量,增强战胜疾病的信心具有重要意义。从现代医学伦理学角度讲,肿瘤营养支持治疗从其目的性和结果性均符合病人的利益。而其可能对病人带来的负效应可以用双重效应概念来分析,而且随着现代医学的进步,其负面效应正在逐步减少,正面效应正在逐步被认识,我们也本着知情同意的原则行医,以现代医学伦理学的理论指导临床对肿瘤营养支持治疗方法的认识1. Montazeri, A., Quality of life data as prognostic indicators of survival in cancer patients: an overview of the literature from 1982 to 2008. Health Qual Life Outcomes, 2009. 7: p. 102.2. Maisey, N.R., et al., Baseline quality of life predicts survival in patients with advanced colorectal cancer. Eur J Cancer, 2002. 38(10): p. 1351-7.3. Efficace, F., et al., Validation of patient's self-reported social functioning as an independent prognostic factor for survival in metastatic colorectal cancer patients: results of an international study by the Chronotherapy Group of the European Organisation for Research and Treatment of Cancer. J Clin Oncol, 2008. 26(12): p. 2020-6.4. Lieffers, J.R., et al., A viscerally driven cachexia syndrome in patients with advanced colorectal cancer: contributions of organ and tumor mass to whole-body energy demands. Am J Clin Nutr, 2009. 89(4): p. 1173-9.
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科6153人已读 - 学术前沿 Akt1 inhibits homologous recombination in Brca1-deficient cells by blocking the Chk1-Rad51 pathway
Brca1 deficiency leads to the development of breast cancer. We previously found that Brca1 deficiency activates the Akt oncogenic pathway. Reduced expression of Brca1 was highly correlated with increased activated Akt in human breast cancer samples. Furthermore, activation of Akt1 was involved in Brca1-deficiency-mediated tumorigenesis in mice. Defective homologous recombination (HR) is thought to be a major contributor to tumorigenesis in Brca1 deficiency. Here, we show that Akt1 promotes chromosome instability in Brca1-deficent cells. DNA breaks in Brca1-deficent cells are aberrantly joined into complex chromosome rearrangements by a process dependent on Akt1. Depletion of Akt1 increases HR in Brca1-mutant cells, which is rescued by expression of wild-type, but not mutant Akt1 with deletion of Brca1-binding domain. Mechanistically, activated Akt1 in Brca1-deficient cells impairs Chk1 nuclear localization and subsequently disrupts interaction of Chk1 and Rad51 leading to HR defects. Our results indicate that Brca1 deficiency might activate Akt1 contributing to tumorigenesis through regulation of the Chk1-Rad51 signaling.Oncogene advance online publication, 4 June 2012; doi:10.1038/onc.2012.211.
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科1389人已读 - 学术前沿 Letter to the editor: ameta-analys is of MTHFR C677T polymorphism and colorectal cancer risk in East Asians贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科1190人已读
- 医学科普 结直肠癌的病情特点
结直肠癌是威胁人类健康的主要癌症之一。在我国城市试点地区已居全部恶性肿瘤的第四位,并具有逐年上升的趋势。据WHO报告的资料,我国结直肠癌死亡率2005年比1991年增加了70.7%,年均增加4.7%。然而,迄今为止结直肠癌的“三早”(早期发现,早期诊断,早期治疗)却远不如人意。按理,根据目前外科技术和放化疗条件,结直肠癌完全可以争取到更好的治疗效果。临床资料表明,Ⅰ期结直肠癌术后5年生存率达90%以上,Ⅱ期为68.4%,Ⅲ期为39.7%,Ⅳ期仅为10.2%,误诊漏诊情况十分严重。文献资料统计结直肠癌的误诊率高达60-70%,约64%-85%的患者经历6个月以上才能获得正确诊断,以致相当一部分患者失去治愈机会。在治疗上,虽然公认结直肠癌以手术治疗为主,但是手术方案尚未统一,手术技巧与水平参差不齐,导致一些病人错失治愈时机。结直肠癌病人和发病是一个多因素多步骤的过程,这个过程是一个机体内因与环境、饮食、生活习惯等外部因素交互作用的过程。流行病学研究结果显示:社会发展状况、生活方式及膳食结构与结直肠癌密切相关。高脂、高蛋白、低纤维素饮食与结直肠癌发病密切相关,饮食中增加食物纤维可以促进粪便致突变物的排出或抑制其产生,并降低次级胆酸的浓度。胡罗卜素、维生素B2、维生素C、维生素E均与降低结直肠癌发病相对危险度有关。油炸食品、熏烤食品中烤焦的部分(尤其是肉类食品)中可能含有能作用于结直肠的致癌剂,研究表明每周食用三次油炸食品者发生结肠癌的危险是不足一次者的2.3倍,直肠癌为2.6倍,左半结肠癌为2.6倍,右半结肠癌为1.9倍。腌制食品也是与结直肠癌发生有关的食物,每周食用3次以上腌制食品者发生结肠癌危险是不足一次者的2.2倍,直肠癌为2.3倍。在职业体力活动的分析中发现,长期或经常处于坐位的职业类别患结肠癌的危险性是一些体力活动较大的职业的1.4倍。遗传因素是结直肠癌发病的另一个重要因素,20%-30%的结直肠癌患者中,遗传因素可能起重要作用,结直肠癌患者的家族成员发生结直肠癌的危险性也较大。一些肠道慢性炎症和息肉、腺瘤与结直肠癌发生关系密切,患慢性溃疡性结肠炎超过10年者,发生结直肠癌的危险性较一般人群高数倍。患遗传性腺瘤病者,发生结直肠癌的可能性极大,对于未接受治疗的患者到40岁时,80%可发生癌变。大肠息肉患者发生结直肠癌的危险度是非息肉人群的22倍。在我国南方,血吸虫病与结直肠癌的发病率和死亡率均相关。结直肠癌的症状主要有以下五方面:(1)大便次数增多、腹泻或便秘、有时候便秘和腹泻交替,里急后重、肛门坠涨,并常伴有腹隐痛。(2)肿瘤破溃出血,有时候鲜红或暗红,一般出血量不多,间歇性出现。如肿瘤位置较高,血与粪便混合则呈果酱样大便。有时为粘液血便。(3)肠梗阻是结直肠癌晚期表现。先出现腹胀,腹部不适,然后出现阵发性腹痛,肠鸣音亢进、便秘或粪便变细以致排气排便停止。(4)肿瘤长到一定程度,腹部可扪及肿块,常以右半结肠多见。(5)肿瘤生长消耗体内营养可引起消瘦,长期慢性出血引起贫血;肿瘤继发感染,引起发热和中毒症状。结直肠癌的诊断方法:(一)以临床症状为依据:如前所述之结直肠癌症状,但应警惕老年人结直肠癌,因老年人结直肠癌的误诊率较高,主要由于早期症状不明显,老年人对症状的反应迟钝,而延迟就医;或因临床医生对老年人结直肠癌的常见症状认识不足,将结直肠癌误诊为“肠功能紊乱”等疾病。一般报告直肠癌误诊率达50%-80%,多数误诊误治半年以上。因此老年人发生以下情况者应考虑结直肠癌可能:(1)近期出现持续腹部不适、隐痛、腹胀。(2)大便习惯改变、出现便秘或腹泻或两者交替。(3)便血。(4)原因不明的贫血或体重减轻。(5)腹部肿块。(二)体格检查:右半结肠在腹部经常可以摸到肿块,直肠指检是发现直肠肿瘤的简便易行的检查方法。(三)物理检查:目前最直观的检查方法是电子结肠镜检查,其不但可以观察结直肠是否生有肿瘤,还可以取得活检标本,通过病理学检查,达到确诊的目的。对于息肉和小的腺瘤还可以达到治疗的目的。目前由于无痛肠镜的开展使很多就诊者抛去了做肠镜痛苦的顾虑。钡剂灌肠也是一种痛苦小节约成本的肠道检查手段之一。目前开展的三维CT,数字仿真内镜技术,为检查结直肠肿瘤提供了更多的检查选择。结直肠癌的治疗以手术为主,辅以放疗、化疗、生物治疗等方法的结合应用。在传统的结直肠癌根治术的基础上,应用现代科技技术,腹腔镜辅助的结直肠癌根治术,达芬奇机器人辅助结直肠癌根治术等都有了飞快的发展。双吻合器的应用使低位直肠癌病人保留肛门的愿望得以实现。总之,结直肠癌是危害国人生命健康的重要疾病,仅仅依靠医疗科技的进步不足以提高治疗效果,必须建立起全民的健康意识,只有做到了“早发现、早诊断、早治疗”才能够达到令人满意的治疗效果。
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科4258人已读 - 医学科普 基因检测对肠癌患者的意义
肠癌是一种常见的恶性肿瘤,手术是治疗早期肠癌的主要方法之一。手术后进行基因检测可以提供关于个体肠癌风险、预后以及治疗方案的重要信息。以下是肠癌手术后进行基因检测的几个重要意义:1.确定患病风险:基因检测可以帮助确定个体患肠癌的风险水平。某些基因突变与肠癌的发生风险密切相关。通过检测这些突变,可以了解个体患肠癌的概率,从而采取相应的预防和监测措施。2.判断预后:基因检测可以提供关于肠癌预后的有用信息。某些基因突变与肿瘤的生长速度、侵袭性以及预后有关。通过检测这些基因突变,可以预测肠癌的预后,并制定个体化的治疗方案。3.指导治疗:基因检测可以帮助确定个体对不同治疗方法的敏感性和耐药性。肠癌患者的基因状态可能会影响化疗、靶向治疗和免疫疗法的疗效。通过基因检测,可以选择最适合个体的治疗方法,提高治疗效果。4.家族肠癌综合征的筛查:肠癌可能具有遗传性,基因检测可以识别潜在的家族肠癌综合征。在某些家族中,肠癌的发生率可能较高。通过基因检测,可以识别出患有家族性肠癌综合征的个体,为其提供更加密切的监测和预防。5.预防策略:基因检测结果可以提供个体患肠癌的风险评估,这有助于制定个体化的预防策略。对于高风险个体,可以采取更频繁的筛查和检测措施,以便早期检测和治疗。需要注意的是,基因检测结果只是提供参考,最终的治疗和管理决策应该由医生和患者共同决定。此外,基因检测涉及的个人隐私问题也需要患者充分考虑。因此,在进行基因检测前,应该与专业医生进行充分的咨询和讨论,了解风险和利益,并做出明智的决策。总而言之,肠癌手术后进行基因检测可以提供重要的个体化信息,有助于确定患病风险、预测预后、指导治疗,并制定个体化的预防策略。这些信息可以帮助医生和患者做出更加明智的治疗和管理决策,提高肠癌患者的生存率和生活质量。
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科14人已读 - 医学科普 得了直肠癌还能活多久
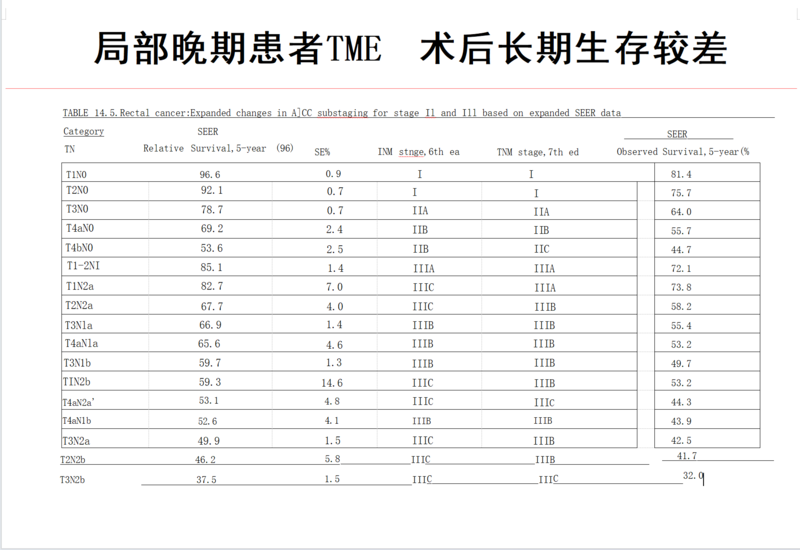
直肠癌是指起源于直肠内壁的恶性肿瘤,它在世界范围内都是一种常见的癌症类型。直肠癌的预后取决于多种因素,包括早期发现和治疗、肿瘤分期、患者的整体健康状况以及治疗方法的选择等等。在本文中,我们将探讨直肠癌的预后,并提供一些相关的信息和建议。早期发现和治疗是直肠癌预后的重要因素之一。如果直肠癌能在早期阶段被诊断出来,治疗的成功率通常更高。因此,定期进行肠道检查和筛查是非常重要的,特别是对于有潜在风险因素的人群,如家族史或炎症性肠病患者。常见的筛查方法包括结肠镜检查和粪便潜血检查。肿瘤分期也是直肠癌预后的重要指标之一。分期是根据肿瘤在直肠内的扩散程度来确定的。一般而言,分为0到IV期,其中0期表示肿瘤仅限于直肠内壁,而IV期表示肿瘤已经扩散到其他身体部位。早期分期的直肠癌,预后通常较好,而晚期分期的直肠癌,预后较差。因此,早期诊断和治疗对于改善预后至关重要。除了肿瘤分期,患者的整体健康状况也会对直肠癌预后产生影响。有些人在被诊断出直肠癌时已经有其他健康问题,如心脏病或糖尿病。这些健康问题可能会影响治疗的选择和耐受性,从而影响预后。因此,维持良好的整体健康状态对于直肠癌患者非常重要。这包括保持健康的饮食习惯、进行适量的体育锻炼、戒烟和限制饮酒等。治疗方法的选择也对直肠癌预后产生重要影响。常见的治疗方法包括手术、放疗、化疗、靶向治疗、免疫治疗和营养治疗等。手术是最常用的治疗方法,旨在切除肿瘤组织。放疗和化疗通常与手术联合使用,以减小肿瘤的大小和扩散程度,或者在手术前后进行辅助治疗。个体化治疗方案应根据患者的具体情况和专业医生的建议制定。在治疗过程中,与医疗团队密切合作,并按医嘱进行治疗非常重要。从下面的表格可以看出,病期越早生存率越高,相反的,病期越晚生存率越低,1期5年生存率可以达到81.4%,而三期C5年生存率下降到32%。总的来说,直肠癌的预后是复杂而多变的,受多种因素的影响。早期发现、肿瘤分期、患者的整体健康状况以及治疗方法的选择都是预后的重要因素。如果您或您身边的人被诊断出直肠癌,建议您与专业的医疗团队合作,并积极参与治疗和康复过程。他们将能够为您提供个性化的建议和关怀,帮助您面对挑战并改善预后。
 贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科18人已读
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科18人已读 - 医学科普 谁会患肠癌
肠癌是一种常见的恶性肿瘤,发病率逐年增加,给人们的健康带来了威胁。了解肠癌的发病风险因素对于预防和早期诊断至关重要。本文将介绍一些与肠癌发病风险相关的重要因素。1. 年龄:随着年龄的增长,患肠癌的风险也会增加。大多数肠癌患者年龄在50岁以上,尤其是60岁以上的人群更容易罹患该疾病。因此,年龄是一个不可忽视的风险因素。2. 遗传因素:家族史是肠癌的重要危险因素。如果你的直系亲属(父母、兄弟姐妹)曾经患有肠癌,那么你的患病风险会增加。某些遗传疾病,如家族性腺病息肉症(FAP)和遗传性非息肉病态结肠炎(HNPCC),也会增加患肠癌的风险。3. 饮食习惯:不健康的饮食习惯是肠癌的危险因素之一。高脂肪、高蛋白、低纤维的饮食,以及缺乏新鲜蔬菜和水果的摄入,都与肠癌的发病风险增加相关。此外,过度摄入红肉、烟熏食品和加工肉制品也会增加患肠癌的风险。4. 缺乏运动和肥胖:久坐不动和缺乏体育锻炼的生活方式与肠癌的发病风险增加有一定关系。肥胖也是引发肠癌的危险因素之一。因此,保持适量的体力活动和维持健康的体重对预防肠癌至关重要。5. 吸烟和饮酒:吸烟和过量饮酒是多种癌症的危险因素,包括肠癌。吸烟和饮酒会对消化系统产生有害影响,增加肠癌的风险。因此,戒烟和限制饮酒对于降低患肠癌的风险至关重要。6. 慢性炎症疾病:长期患有慢性炎症性肠病,如溃疡性结肠炎和克罗恩病,会增加患肠癌的风险。因此,对于这类患者来说,定期的监测和治疗非常重要。 了解这些肠癌发病风险因素对于人们采取积极的预防措施和早期筛查非常重要。定期进行肠癌筛查,如结肠镜检查、粪便潜血试验等,可以帮助早期发现病变,提高治愈率。此外,保持健康的生活习惯,如均衡饮食、适量运动、戒烟限酒等,也对降低患肠癌的风险具有积极的影响。总之,了解肠癌的发病风险因素对于预防和早期发现该疾病非常重要。通过控制和改变不良的生活习惯,我们可以减少患肠癌的风险,保护自己的健康。如果你有任何疑问或需要进一步的信息,请咨询专业医生的意见。
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科45人已读 - 医学科普 肠癌遗传么
肠癌是一种常见的恶性肿瘤,而遗传因素在其发病中起到重要的作用。本文将介绍肠癌的遗传性与非遗传性因素,并探讨了遗传肠癌的风险及如何进行遗传性肠癌的评估。肠癌可以分为遗传性肠癌和非遗传性肠癌两类。非遗传性肠癌是最常见的类型,大多数肠癌患者没有家族史。而遗传性肠癌则是由一些遗传变异引起的。遗传性肠癌占所有肠癌病例的比例较小,但对患者的健康风险却较高。有几种遗传性肠癌综合征与肠癌的发生密切相关。其中最常见的是家族性腺病息肉症(FAP),患者会在结肠和直肠内出现大量结肠息肉。FAP是由APC基因突变引起的,患者继承了一份突变的APC基因,患病风险极高。如果家族中有FAP的病例,那么其他成员也应该接受基因检测,以便早期诊断和预防。另一个遗传性肠癌综合征是遗传性非多发性息肉结肠癌综合征(HNPCC),也被称为林奇综合征。HNPCC是由DNA修复基因突变引起的,这些基因包括MLH1、MSH2、MSH6和PMS2等。患者会出现结直肠癌和其他内脏器官的肿瘤,如子宫内膜癌、卵巢癌和胃癌等。家族中有HNPCC的病例也需要进行基因检测和监测。除了这些明确的遗传性肠癌综合征外,还有一些其他遗传因素可能与肠癌的发生相关。研究表明,某些基因变异可能会增加个体罹患肠癌的风险,如CHEK2、TP53、BMPR1A等基因。这些变异可能是复杂的多基因遗传方式。对于有家族史的个体,进行遗传性肠癌的评估非常重要。这包括检查家族史,了解是否有肠癌或其他相关肿瘤的病例,以及评估遗传咨询的需要。遗传咨询可以提供个性化的风险评估,建议进行基因检测和定期筛查。总之,肠癌可以有遗传性和非遗传性因素。遗传性肠癌占所有肠癌病例的比例较小,但对患者的健康风险较高。家族史和遗传咨询对于评估遗传性肠癌风险非常重要。及早的遗传性肠癌的评估和筛查有助于早期发现病变,提高治疗效果。如果您有家族史或担心自己的风险,请咨询专业医生或遗传咨询师的意见。
贾云鹤 主任医师 哈尔滨医科大学附属肿瘤医院 结直肠外科14人已读





